- 2026年3月21日
- 2026年3月14日
【救急医療におけるCT活用方法】CT検査は本当に必要?救急医が語る「見逃さない医療」と当院のトリプルチェック体制
こんにちは。津かわもと救急・内科クリニック院長の川本です。
近年、日本は世界的に見てもCT検査の台数・件数が多いと言われており、「医療費増大の原因ではないか」「被ばくのリスクは?」といった議論を耳にすることもあります。
確かに、不要な検査は避けるべきです。しかし、救急の現場の最前線に立つ医師として、私は「CT検査でなければ救えない命がある」という事実も痛感しています。
今回は、当院がなぜCT検査を重視し、どのような体制で「見逃しゼロ」を目指しているのかをお話しします。
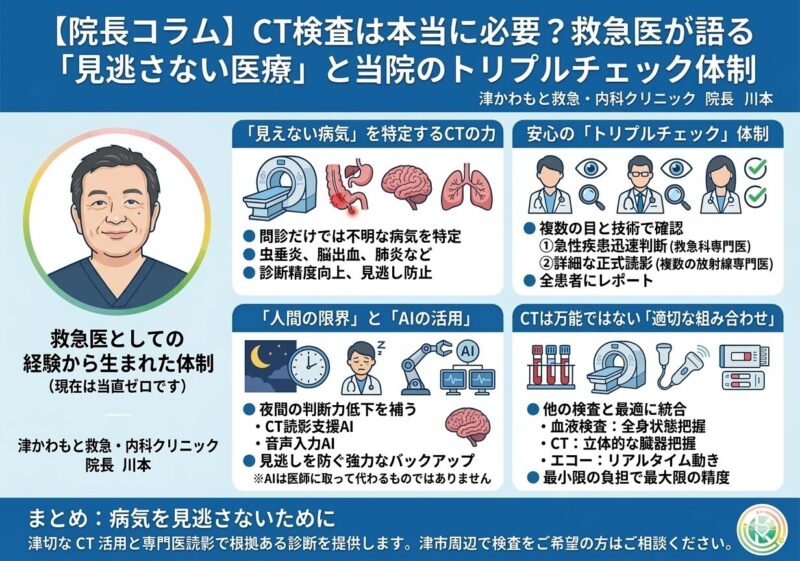
1. 「目に見えない病気」を特定するCTの力
診察室での問診や触診(お腹を押さえるなど)だけでは、どうしても診断が確定できない疾患が多く存在します。
例えば、以下のような病気はCTやエコーなどの画像検査を行って初めて診断がつくケースがほとんどです。
- 激しい腹痛の原因: 虫垂炎(盲腸)、腸閉塞、腎結石
- 突然の頭痛や意識障害: 脳出血
- 呼吸の苦しさ: 肺炎、肺塞栓(エコノミークラス症候群)
海外の研究でも、救急外来で適切にCTを活用することで「診断精度の向上」「不要な入院の回避」「見逃しの防止」につながることが証明されています。
2. 安心の「二重・三重チェック」体制
当院では、撮影した画像を一度見て終わりにはしません。複数の目と技術で確認する、多段階のチェック体制を敷いています。
① 【即時】救急専門医、または放射線専門医による一次確認
撮影直後、私(救急科専門医)または放射線科専門医がすぐに画像を確認します。ここでは「今すぐ処置が必要な急性疾患があるか」を迅速に判断します。
② 【精査】複数の放射線専門医による正式読影
その後、改めて複数の放射線専門医が詳細な「読影(画像診断)」を行います。
- 緊急ではないが、後日精密検査が必要な微細な変化
- 本来の目的以外で偶然見つかった小さな腫瘍
これらを徹底的に洗い出し、全ての患者さんに正式な読影レポートをお渡ししています。
3. 救急現場の経験から学んだ「人間の限界」と「AIの活用」
私は40代になっても(現在は当直ゼロです。)、月に6〜8回ほどの当直業務をこなしていました。若手医師の負担を減らしたいという思いで夜通し診療に当たることもありますが、一つ確信していることがあります。
それは、「夜中の2時、3時になれば、どんな名医でも判断力は低下する。ましてや私のような普通の医師の判断能力は極端に落ちる」ということです。これは根性の問題ではなく、人間の生理現象です。
だからこそ、当院では人間のパフォーマンスを補う仕組みを積極的に導入しています。
- CT読影支援AIの導入
- 音声入力AIによる記録の正確化
- 複数医師によるクロスチェック
残念ながらAIは救急の現場においては、医師に取って代わるものではありません。しかし、医師の「疲れ」や「見落とし」を防ぐための、最強のバックアップになります。
4. CTは万能ではない。だからこそ「適切な組み合わせ」を
誤解していただきたくないのは、当院は「何でもかんでもCTを撮る」クリニックではないということです。
医療にはそれぞれ得意分野があります。
- 血液検査: 炎症や臓器の機能状態を把握
- CT検査: 臓器の形や出血、腫瘍の有無を立体的に把握
- エコー検査: リアルタイムな動きや血流を確認
- 感染症迅速検査: インフルエンザやコロナなどの特定
これらを最適に組み合わせ、「最小限の負担で、最大限の診断精度」を引き出すことが、私の信念です。
まとめ:病気を見逃さないために
「どこか体調が悪いけれど、原因がわからない」
そんな不安を抱えて来院される患者さんに対し、当院は適切なCT活用と専門医による複数読影で、根拠のある診断を提供します。
津市周辺で「CTでしっかり検査をしてほしい」とお悩みの方は、ぜひ一度ご相談ください。
