- 2025年12月22日
- 2025年12月18日
【津市の腹痛外来】急な腹痛・激痛の診断と対応|救急医が解説する「危険なサイン」とは?|津かわもと救急・内科クリニック
【津市の救急・内科】急な腹痛・激痛はどうする?「危険なサイン」と当院の診療方針
腹痛は「よくある不調」から「放置すると命に関わる危険な病気」まで、非常に幅広い原因が考えられる症状です。
「ただの胃痛だと思っていたら、実は重い病気だった」
「夜中に急にお腹が痛くなったが、救急車を呼んでいいのか迷う」
そのような不安を抱える患者さんのために、当院(津かわもと救急・内科クリニック)における腹痛の診療方針と、ご自宅でチェックしていただきたい「危険なサイン」について解説します。
当院は救急科専門医・指導医が在籍しており、重症サインの見落としを防ぎつつ、CT検査などを用いて必要な医療を迅速に提供することを基本方針としています。
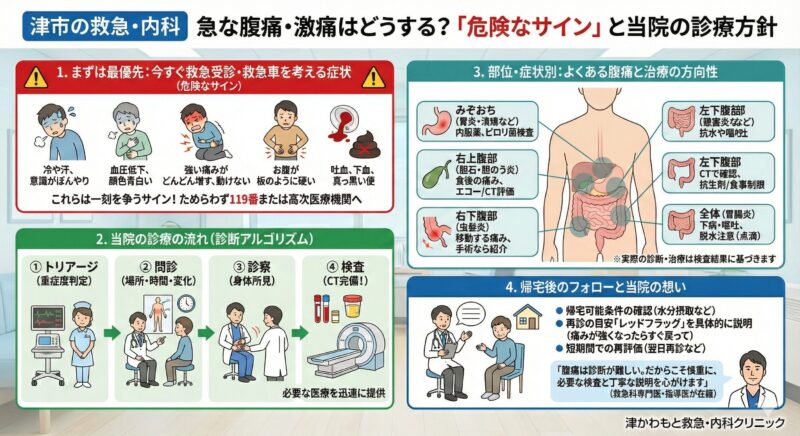
1. まずは最優先:今すぐ救急受診・救急車を考える症状
⚠️ 以下に当てはまる場合は、一刻を争う可能性があります。
当院の受診を待つのではなく、直ちに救急外来(高次医療機関)を受診するか、119番通報を考慮してください。
- 冷や汗をかいている、ぐったりしている、意識がぼんやりする
- 血圧が低そう(顔色が青白い、手足が冷たい)
- 強い痛みがどんどん増している/痛くて歩けない・動けない
- お腹が板のように硬い、押すと跳び上がるほど痛い(腹膜刺激症状)
- 吐血(血を吐く)、下血(お尻から血が出る)、真っ黒い便が出る
- 妊娠の可能性がある女性の腹痛(特に出血や失神を伴う場合)
- 高熱を伴う強い腹痛、呼吸が速い、脈が速い
これらは、敗血症(重い感染症)や腹膜炎、大量出血などのサインである可能性があります。
2. 当院の診療の流れ(診断アルゴリズム)
当院では、以下のステップで「見逃してはいけない病気」を絞り込んでいきます。
① トリアージ(重症度判定)
来院時、患者さんの状態が悪ければ、当院ではできるだけ早くバイタルサイン(血圧・脈拍・体温・酸素飽和度SpO₂)と全身状態を確認します。ここで危険な兆候があれば、速やかに高次医療機関へ連携・搬送の手配を行います。
② 問診:腹痛は「場所」と「時間」と「経時的変化」が命です
腹痛の診断のためには、患者さんからの情報が最も重要です。特に「どこが痛いか」は原因を絞り込む大きな手がかりになります。
▲痛む場所によって、疑われる病気が異なります。
- 場所:みぞおち、右上、右下、左下、背中など
- 時間:いつから、急に始まったか、徐々に痛くなったか、悪化しているか?
- 変化:痛みが移動したか、食事や排便で変わるか
- その他:吐き気、下痢、既往歴(手術歴、胆石、内服薬など)
※女性の場合は、必ず妊娠の可能性を確認します(子宮外妊娠などの除外のために妊娠の可能性について必ずお聞きします。100%妊娠の可能性がないのか、99%ないのか、お知らせください。)。
③ 診察:身体所見から「危険」を拾う
お腹の触診だけでなく、背中や肋骨の下(胆のう)、腰の叩打痛(尿路結石や腎盂腎炎)、皮膚の状況(帯状疱疹)なども丁寧に確認します。
④ 検査:必要十分な検査を適切に
- 尿検査:尿路結石、膀胱炎、妊娠反応など
- 血液検査:炎症の程度、肝臓・胆のう・腎臓の数値など
- 画像検査(超音波/CT)
特に「痛みが強い」「原因が特定できない」「危険な病気を否定したい」という場合には、CT検査が非常に有用です。当院ではCTを完備しており、急性腹痛の初期診断において適切な画像診断を行います。
3. 部位・症状別:よくある腹痛と治療の方向性
※以下は一般的な方針です。実際の診断や薬の処方は、診察・検査の結果に基づいて決定します。
A. 胃腸炎(感染性):下痢・嘔吐が中心
まずは脱水の評価が最優先です。水分が摂れない場合は点滴を行います。ただし、血便や高熱、激しい痛みがある場合は、虚血性腸炎など別の病気の可能性があるため詳しく調べます。
B. みぞおちの痛み(胃炎・機能性ディスペプシア・胃潰瘍など)
体重減少や貧血、飲み込みにくさなどの「危険なサイン」がなければ、まずは内服薬と食事指導で様子を見ます。ピロリ菌感染が疑われる場合は、検査と除菌治療を検討します。
C. 右上腹部の痛み(胆石発作・胆のう炎など)
食後の痛みなどが特徴です。発熱や炎症反応が強い場合は「急性胆のう炎」を疑い、血液検査と画像検査(エコーやCT)で評価します。重症度判定には国際基準(Tokyo Guidelines)を用います。
D. 左下腹部の痛み(大腸憩室炎など)
CT検査で「腸に穴が開いていないか(穿孔)」などを確認します。状態が安定していれば、ガイドラインに基づき、抗菌薬を使わずに食事制限のみで外来治療が可能なケースもあります。
E. 右下腹部の痛み(虫垂炎/いわゆる盲腸)
「みぞおちから右下に移動する痛み」が典型的です。身体所見、炎症反応、画像(CT/エコー)を組み合わせて診断します。手術が必要と判断される場合は、速やかに連携病院の消化器外科へ紹介します。
4. 帰宅後のフォローについて
腹痛は「最初の検査ですべてが確定しない」こともあります。時間経過とともに症状がはっきりしてくる病気もあるため、当院では以下のフォローを大切にしています。
- 帰宅可能な条件の確認:バイタルが安定しているか、水分が摂れるか。
- 再診の目安(レッドフラッグ)の説明:痛みが強くなった、熱が出た、血便が出た、など「こうなったらすぐ戻ってきてください」という基準を具体的にお伝えします。
- 短期間での再評価:必要に応じて、翌日や数日後の再診を提案します。
以上が、当院における腹痛の診断プロセスです。
正直に申し上げますと、数ある症状の中でも最も診断が難しく、慎重な判断が求められるのが「腹痛」です。
私自身、研修医時代に先輩の救急医から繰り返しこう指導されてきました。
「腹痛は誤診が起きやすい。だからこそ『検査が増えるのはやむを得ない』と考え、必要な検査を躊躇してはいけない。そして、患者さんにはできるだけしっかりと説明をして治療にあたりなさい」
その教えは、今でも私の診療の核となっています。
かかりつけの先生がいらっしゃらない時間帯や、どうしても急な腹痛で不安なとき、早く診てもらいたいときは、ぜひ当院へご相談ください。
